Opinioni
Il fine vita ai tempi del Covid raccontato da un anestesista-rianimatore
Michele Grio 23/05/2022
All’inizio della prima ondata della pandemia COVID-19, mi capitò di confrontarmi con un personaggio politico. Questo signore si informò con pacata curiosità sulla situazione attuale negli ospedali, ed in particolare sul ruolo emergenziale delle terapie intensive. Lo relazionai sulle magie organizzative che ci avevano consentito di non lasciar nessuno indietro ed anche sui trattamenti invasivi […]
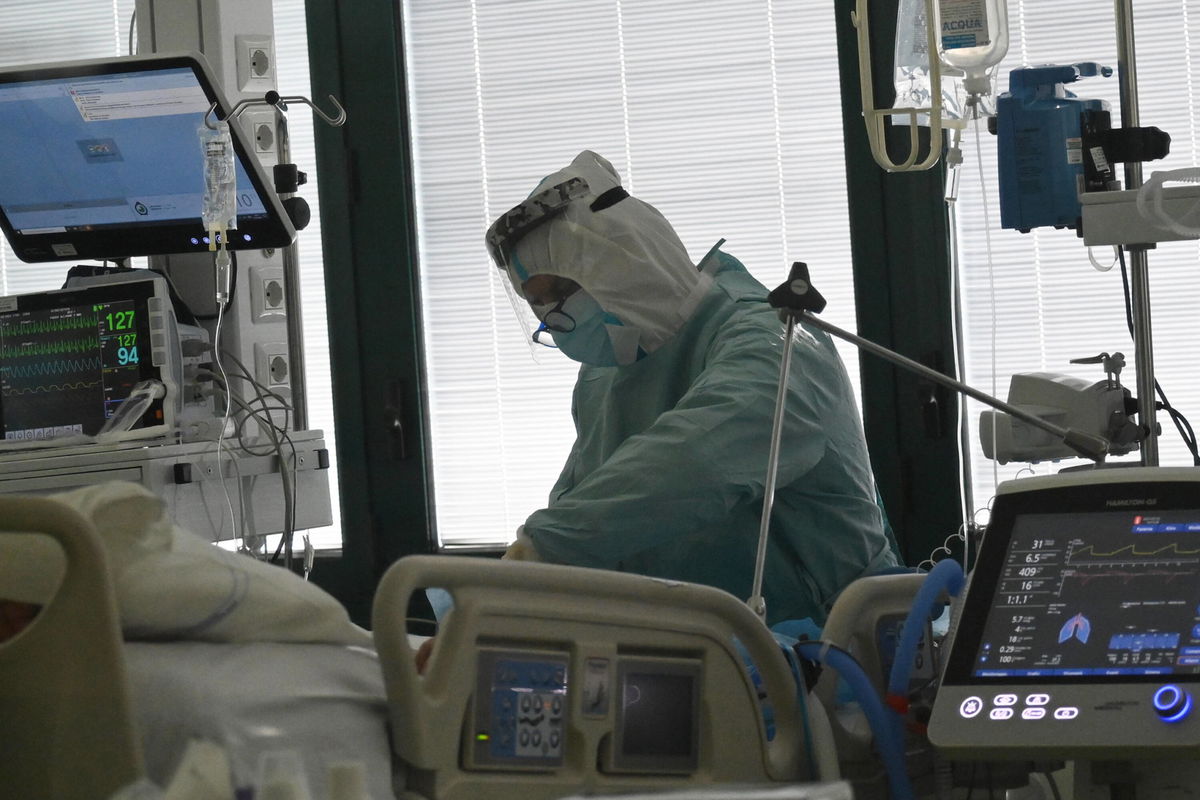
All’inizio della prima ondata della pandemia COVID-19, mi capitò di confrontarmi con un personaggio politico. Questo signore si informò con pacata curiosità sulla situazione attuale negli ospedali, ed in particolare sul ruolo emergenziale delle terapie intensive. Lo relazionai sulle magie organizzative che ci avevano consentito di non lasciar nessuno indietro ed anche sui trattamenti invasivi che ogni Medico Anestesista-Rianimatore impiegava per mantenere in vita gli organismi totalmente impazziti dei nostri pazienti. Lui proseguì, chiedendomi come facessimo a scegliere chi far vivere e chi invece far morire, completando la sua domanda con la considerazione che “tanto voi anestesisti siete abituati, siete voi a decidere quotidianamente chi vive e chi muore!”.
Ammetto di essere rimasto basito di fronte ad un’accusa che ritenevo infamante ed irrispettosa per la nostra professionalità, e sorpreso con quanta superficialità si guardasse al nostro lavoro, sempre in prima linea sui casi di estrema criticità, 24 su 24. Vi anticipo che non lo menai, ma, con la mia usuale diplomazia, decisi di ragguagliarlo sulla vituperata figura dell’Anestesista-Rianimatore. Gli spiegai con la massima dolcezza possibile e senza digrignare i denti che il nostro lavoro non consiste affatto nell’imbracciare la falce, menandola a destra ed a manca a seconda del nostro umore, proverbialmente poco amabile. Dopo anni ed anni di studi, trascorsi ad imparare come e quando mettere la fascia del combattente sulla fronte e tenere il coltello in mezzo ai denti, il nostro lavoro di Rianimatori consiste nel trattare, far sopravvivere e ridare vita ai nostri pazienti, nel rispetto della dignità della persona ed anche della sua famiglia. Lavorare oltre i limiti ci ha insegnato anche a non prescindere dagli oggettivi bisogni di cura ed a valutare compiutamente il punto di vista delle persone che sono affidate alle nostre conoscenze e capacità.

Nel 2017 è stata tra l’altro promulgata la Legge 219, che specifica l’obbligo del medico di astenersi da ogni ostinazione irragionevole nella somministrazione delle cure e dal ricorso a trattamenti inutili o sproporzionati, qualora il paziente abbia una prognosi infausta o in imminenza di morte. La legge fu rivoluzionaria senza esserlo veramente, perché specificò quello che effettivamente ogni Medico Anestesista-Rianimatore è chiamato a fare ogni giorno della sua vita professionale, e più volte al giorno: noi siamo molto esperti nella limitazione di cure quando queste siano palesemente sproporzionate ed inefficaci, prive di beneficio, anzi foriere di ingiustificato ed inaccettabile prolungamento delle sofferenze personali. La legge mise l’accento sull’obbligo per ogni medico, di qualsiasi specialità, della limitazione di cure in questo senso, ma questo è un fatto culturale su cui molto c’è ancora da lavorare.
Molti pazienti COVID+ sono arrivati alla nostra osservazione dopo il massimo sforzo per prevenire la ventilazione invasiva, ma le immagini radiologiche parlavano chiaro: la maggior parte del tessuto polmonare veniva sostituito da un materiale più simile ad un mattone, non più adatto agli scambi gassosi tra aria e sangue, con tutte le conseguenze nefaste che ne derivavano. La sostituzione completa dei polmoni non è stata infrequente, ed ha causato danni irreversibili agli organismi colpiti dal COVID, non consentendo oggettivamente di sperare in un ritorno alla qualità di vita ed alla dignità personale antecedenti alla malattia. A questi pazienti è stata garantita la limitazione di cure, senza distogliere l’attenzione empatica verso i bisogni di supporto dei familiari. Abbiamo pianto, parecchio, di fronte all’ineluttabilità di quanto ci stava capitando, ma ci consolavamo con i tanti pazienti che invece ce la stavano facendo, cui piano piano abbiamo dovuto reinsegnare a respirare autonomamente, bere ed alimentarsi senza inalare, ad alzarsi e camminare, a riprendersi la vita con la massima forza possibile.
Ricordo che lasciai il mio interlocutore ad ingollarsi con flemma una scatoletta di tonno, offeso per avermi rivelato l’immaginario comune che ci riguarda, ma certo di avergli fatto comprendere che noi perseguiamo il bene, non il male dei nostri pazienti. Lo ha capito pure lui. Forse.










